Welche Medikamente bei Parkinson helfen
Bei Parkinson kommen verschiedene Wirkstoffe zum Einsatz: zunächst meist einzeln, später auch kombiniert.
© iStockphoto/flil
Welche Parkinson-Medikamente gibt es?
Um medikamentös in den Gehirn-Stoffwechsel einzugreifen und so Parkinson-Beschwerden zu lindern, braucht es Wirkstoffe, die die Blut-Hirn-Schranke überwinden können. Diese Schranke hilft dabei, das Gehirn vor dem Einfluss schädlicher Stoffe zu schützen.
Dopamin als Medikament zu geben, ist nicht möglich. Denn die Blut-Hirn-Schranke verhindert, dass der Stoff aus den Hirngefäßen in die Nervenzellen gelangt.
Für die Therapie von Parkinson kommen folgende Wirkstoffklassen infrage:
- Levodopa
- Dopamin-Agonisten
- MAO-B-Hemmer
- COMT-Hemmer
- NMDA-Rezeptor-Antagonisten
Welches Medikament oder welche Kombination passend ist, ist abhängig von Faktoren wie Alter, Symptomen, Krankheitsstadium und Vorerkrankungen. Die Auswahl erfolgt von Fall zu Fall mit der Ärztin oder dem Arzt. Sie sollte regelmäßig überprüft werden. Insbesondere dann, wenn sich die Beschwerden verändern oder neue dazu kommen.
Wichtig: Der Einsatz von Dopamin-Agonisten wie Bromocriptin, Cabergolin und Pergolid und vom NMDA-Rezeptor-Antagonisten Budipin wird nicht mehr empfohlen. Das Gleiche gilt für Anticholinergika: Fachleute raten, diese nur noch in absoluten Ausnahmefällen gegen Zittern einzusetzen.
Wann sollte man bei Parkinson mit einer medikamentösen Therapie beginnen?
Solange keine Bewegungs-Beschwerden bestehen und sich der Alltag gut bewältigen lässt, ist im Grunde keine Behandlung erforderlich.
Dennoch ist es ratsam, die Einnahme von Medikamenten nicht unnötig hinauszuzögern, um Behinderungen durch die Krankheit möglichst zu vermeiden.
Der Zeitpunkt, wann die Therapie starten sollte, ist von Person zu Person verschieden. Neben der Frage, wie stark man in der Beweglichkeit eingeschränkt ist, spielt es auch eine Rolle, ob man arbeitet und welche Hobbys man hat.
Besprechen Sie mit Ihrer behandelnden Ärztin oder Ihrem behandelndem Arzt, wann es für Sie sinnvoll ist, Medikamente zu nehmen. Lassen Sie sich über den Nutzen und die Risiken sorgfältig aufklären.
Wie funktionieren die Parkinson-Medikamente?
Die Wirkungsweise von Parkinson-Medikamenten ist nur ein Kriterium für Ärztinnen und Ärzte, um die passenden Mittel oder Medikamenten-Kombinationen auszuwählen. In die Entscheidung fließen weitere Faktoren ein – beispielsweise die möglichen Nebenwirkungen.
Levodopa
Hinter Levodopa – abgekürzt mit L-Dopa – verbirgt sich die chemische Substanz L-3,4-Dihydroxyphenylalanin. Das ist eine Vorstufe des körpereigenen Dopamins. Gelangt L-Dopa in die Nervenzellen, wird es zu Dopamin umgebaut, wodurch sich ein bestehender Dopamin-Mangel beheben lässt.
Damit ausreichend L-Dopa vom Blut in die Nervenzellen übergeht, setzt man L-Dopa häufig kombiniert mit einem Decarboxylase-Hemmer wie Benserazid und Carbidopa ein. Diese Wirkstoffe können verhindern, dass L-Dopa vorzeitig – also vor dem Eintritt in das Gehirn – zu Dopamin umgebaut wird.
L-Dopa gibt es als Tabletten, die den Wirkstoff sofort abgeben oder nach und nach freisetzen (Retard-Tabletten). Manche Präparate sind zum Inhalieren bei Bewegungsstörungen gedacht, bei denen Betroffene plötzlich bewegungsunfähig werden (sogenannte Off-Phasen).
Dopamin-Agonisten
Dopamin-Agonisten sind chemisch dem Dopamin sehr ähnlich und ahmen dessen Wirkung nach. Dopamin dient dazu, Reizsignale von einer Nervenzelle zur anderen weiterzuleiten.
Der Botenstoff wird von der signalsendenden Nervenzelle in einen Zwischenraum abgegeben – dem synaptischen Spalt. Auf der Oberfläche der signalempfangenden Zelle befinden sich spezielle Andockstellen (Rezeptoren), die in den Spalt ragen. Dopamin bindet daran und übermittelt so das Reizsignal.
Mangelt es an Dopamin, beeinträchtigt das die Reizweiterleitung. Durch die Gabe von Dopamin-Agonisten wird der Mangel ausgeglichen und der Prozess in Gang gehalten.
Diese Wirkstoffgruppe kommt häufig alternativ zu L-Dopa zum Einsatz – insbesondere bei jüngeren Menschen auch zur Erstbehandlung. Fachleute empfehlen, hierfür nur noch Wirkstoffe aus der Gruppe der nicht ergolinen Dopamin-Agonisten einzusetzen. Dazu zählen zum Beispiel Pramipexol, Ropinirol, Piribedil und Rotigotin.
Die Medikamente gibt es als Tabletten zum Einnehmen oder als Pflaster, das den Wirkstoff in die Haut abgibt. Wie bei L-Dopa sind Präparate verfügbar, die den Wirkstoff sofort freisetzen oder nach und nach abgeben.
MAO-B-Hemmer
MAO-B steht abgekürzt für Monoaminoxidase B. Das ist ein Enzym, das Dopamin im Gehirn abbaut. MAO-B-Hemmer blockieren diesen Abbau und führen dazu, dass sich die Menge an verfügbarem Dopamin erhöht. Wirkstoffe dieser Gruppe sind zum Beispiel Selegilin, Rasagilin und Safinamid.
Ärztinnen und Ärzte setzen MAO-B-Hemmer vor allem bei mild ausgeprägten Parkinson-Beschwerden im Frühstadium als Einzelmedikament ein. Nach einiger Zeit kann zusätzlich die Gabe von L-Dopa oder Dopamin-Agonisten nötig werden.
COMT-Hemmer
COMT ist die Abkürzung für Catechol-O-Methyl-Transferase. Dieses Enzym ist ebenfalls am Abbau von Dopamin beteiligt. COMT-Hemmer sorgen dafür, dass das Enzym Dopamin nicht mehr abbauen kann und so mehr Dopamin im Gehirn verfügbar ist.
COMT-Hemmer kommen immer kombiniert mit L-Dopa zum Einsatz, da sie allein nicht wirksam genug sind. Ärztinnen und Ärzte können die Wirkstoffe Opicapon und Entacapon einsetzen, um Schwankungen in der Beweglichkeit (Fluktuationen) unter der Therapie mit L-Dopa zu verringern. Der Wirkstoff Tolcapon kann als Mittel der zweiten Wahl ebenfalls Einsatz finden. Dies bedarf jedoch einer guten ärztlichen Überwachung, da sich das Mittel negativ auf die Leber auswirken kann.
NMDA-Rezeptor-Antagonisten
NMDA steht für N-Methyl-D-Aspartat – ein Stoff, der Glutamat ähnelt. Der Dopamin-Mangel bei Parkinson bewirkt, dass vermehrt Glutamat im Gehirn gebildet wird. Dadurch kommt es zu einer erhöhten Reizweiterleitung, was im Lauf der Erkrankung für Überbewegungen sorgt. NMDA-Rezeptor-Antagonisten wirken dem entgegen, indem sie die Andockstellen für Glutamat an den Nervenzellen blockieren.
Zu den NMDA-Rezeptor-Antagonisten zählt der Wirkstoff Amantadin. Er hilft, Dyskinesien zu verbessern – bestimmte Bewegungsprobleme, die durch die Langzeit-Einnahme von L-Dopa entstehen können. Amantadin gibt es als schnell und langsam wirkende Tabletten.
Wie gut wirken die Medikamente gegen Parkinson-Symptome?
Levodopa (L-Dopa) ist sehr wirksam in der frühen Behandlung der Parkinson-Krankheit. Im Frühstadium verbessern sich durch die alleinige Gabe (Monotherapie) die Bewegungs-Beschwerden deutlich. Die Therapie trägt dazu bei, das Alltagsleben und die Lebensqualität zu verbessern.
Dopamin-Agonisten lindern im Vergleich zu L-Dopa Bewegungs-Beschwerden weniger gut und haben stärkere Nebenwirkungen. Ihr Vorteil ist, dass sie das Auftreten von Wirkungsschwankungen verzögern.
MAO-B-Hemmer wirken sich gering auf die Verbesserung von Bewegungs-Beschwerden aus. Sie eignen sich daher eher für den Einsatz bei mild ausgeprägten Symptomen.
Wichtig: Die passende Medikation zu finden, ist nicht einfach und erfordert Geduld. Jedes Mittel hat Vorzüge, Nachteile und es können Nebenwirkungen auftreten. Letztendlich entscheidet der Arzt oder die Ärztin anhand verschiedener Kriterien, welches Medikament oder welche Kombination sich am besten eignet.
Wirkung lässt mit der Zeit nach
Im Lauf der Zeit klingt die Wirkung von L-Dopa ab, was man in der Fachsprache als „wearing off“ bezeichnet. Bei einem Großteil der behandelten Personen kommt es nach fünf bis zehn Jahren zu Wirkungsschwankungen (Fluktuationen).
In dieser Zeit wechseln sich Phasen guter Beweglichkeit mit Phasen der Unbeweglichkeit ab. Medizinerinnen und Mediziner sprechen hier auch vom „On-Off-Phänomen“.
Außerdem kann die Einnahme von L-Dopa Dyskinesien verursachen. Damit beschreiben Medizinerinnen und Mediziner unwillkürliche Zuckungen und unkontrollierbare ruckartige Bewegungen.
Treten solche Nebenwirkungen auf, ist es wichtig, mit seinem Arzt oder seiner Ärztin zu überlegen, wie sich die medikamentöse Therapie besser einstellen lässt. Gleiches gilt, wenn man feststellt, dass die Wirkung des Medikaments nicht mehr so gut ist, wie sie einmal war. Um Fluktuationen und Dyskinesien vorzubeugen, sind zudem regelmäßige ärztliche Kontrollen sinnvoll.
Welche Nebenwirkungen können die Parkinson-Medikamente haben?
Ob und wie stark Nebenwirkungen auftreten, hängt von verschiedenen Faktoren ab, zum Beispiel:
- von der Dosierung des Medikaments
- vom Alter der behandelten Person
- davon, ob man andere Medikamente einnimmt, die mit den Parkinson-Wirkstoffen wechselwirken
Zudem können manche Nebenwirkungen auch ohne eine medikamentöse Therapie aufreten.
Nebenwirkungen von Levodopa
Zu den möglichen Nebenwirkungen zählen:
- Übelkeit
- Schläfrigkeit
- Schwindel
- Kopfschmerzen
Diese Nebenwirkungen treten seltener auf, wenn die Startdosis des Medikaments gering ist und langsam erhöht wird. Mit der Zeit klingen die Beschwerden in der Regel ab. Passiert das nicht, sollten Patienten und Patientinnen mit ihrem Arzt oder ihrer Ärztin zusammen überlegen, welche weiteren Möglichkeiten es gibt und ob es notwendig ist, die Dosierung noch einmal anzupassen.
Insbesondere bei älteren Menschen kann die Einnahme von L-Dopa mit ernsten psychischen Nebenwirkungen verbunden sein wie Verwirrtheit, Halluzinationen, Wahnvorstellungen und Psychose. Die Einnahme kann außerdem zu erhöhter Unruhe (Agitiertheit) führen und zu einem Blutdruckabfall nach dem Aufstehen (orthostatische Hypotonie).
Nebenwirkungen von Dopamin-Agonisten
Die Einnahme von Dopamin-Agonisten birgt ähnliche, aber stärkere, Nebenwirkungen wie L-Dopa. Tendenziell kommt es vermehrt zu:
- Schläfrigkeit, insbesondere „Schlafattacken“
- Verstopfung
- Schwindel
- Halluzinationen
- Übelkeit
Anders als bei L-Dopa, kommt es bei der langfristigen Behandlung mit Dopamin-Agonisten eher zu Ödemen: Das sind Schwellungen, die durch das Einlagern von Wasser entstehen.
Zudem neigen Menschen, die Dopamin-Agonisten über längere Zeit einnehmen, häufiger zu einer gestörten Impulskontrolle: Sie können dann zum Beispiel eine Sex-, Spiel- oder Kaufsucht entwickeln.
Wendet man Rigotin-Pflaster an, kann vorübergehend die Haut an der betroffenen Stelle gereizt sein.
Nebenwirkungen von MAO-B-Hemmern
Zu den Nebenwirkungen von MAO-B-Hemmern zählen unter anderem Übelkeit und Kopfschmerzen. Mitunter kommt es zu Verwirrung und Halluzinationen.
Nehmen Menschen den Wirkstoff Selegilin ein und gleichzeitig ein bestimmtes Antidepressivum, kann das in seltenen Fällen schwere Nebenwirkungen haben.
Die Einnahme des Wirkstoffs Rasagilin hängt vereinzelt mit einer gestörten Impulskontrolle zusammen. Betroffene Menschen handeln aus einem Drang heraus. Sie können ihr Handeln nicht kontrollieren und neigen zu schädlichen Verhaltensweisen.
Nebenwirkungen von NMDA-Rezeptor-Antagonisten
Die Einnahme von Amantadin kann bewirken, dass sich die Haut netzartig, bläulich-violett verfärbt. Medizinerinnen und Mediziner bezeichnen das als Livedo reticularis.
Manchmal kommt es zu Halluzinationen, Verwirrung und Albträumen. Dieser Effekt verstärkt sich wahrscheinlich, wenn man Amantadin zusammen mit anderen Parkinson-Medikamenten einnimmt.
Was ist bei der Einnahme der Parkinson-Medikamente zu beachten?
Um von der Wirkung von Levodopa oder Dopamin-Agonisten bestmöglich zu profitieren, ist es wichtig, die Medikamente pünktlich einzunehmen.
Damit Levodopa gänzlich ins Blut gelangt und seine volle Wirkung entfalten kann, gilt es, das Medikament eine halbe Stunde vor dem Essen oder eineinhalb Stunden nach dem Essen einzunehmen. Anders sieht es aus bei Dopamin-Agonisten: Diese Wirkstoffe sollte man immer mit einer Mahlzeit oder einem Imbiss einnehmen.
Informieren Sie sich bei Ihrer Ärztin oder Ihrem Arzt, wie man die Medikamente richtig anwendet und zu welcher Zeit genau man sie einnehmen soll. Tragen Sie sich den Einnahmezeitpunkt am besten ein – zum Beispiel in Ihren Kalender im Smartphone. Oder verwenden Sie eine App, die an die Einnahme erinnert. Eine andere Möglichkeit ist, Tablettenboxen mit einer integrierten Erinnerungstechnik zu nutzen.
Was sollte man nicht tun?
Medikamente wie Levodopa und Dopamin-Agonisten sollte man nicht abrupt absetzen. Denn dadurch kann es, wenn auch sehr selten, zu einem Entzugssyndrom kommen, das dem malignen neuroleptischen Syndrom (MNS) oder einer akinetischen Krise ähnelt.
Das MNS ist eine bedrohliche neurologische Erkrankung, die sich unter anderem durch erhöhte Körpertemperatur (Hyperthermie), Muskelsteifheit und Bewusstseinsveränderungen äußert. Von einer akinetischen Krise spricht man, wenn sich die für Parkinson typischen Bewegungs-Beschwerden plötzlich verschlechtern. Mitunter ist es Betroffenen unmöglich, sich zu bewegen.
Bei Dopamin-Agonisten zeigt sich das Entzugssyndrom unter anderem durch Ängstlichkeit, Panikattacken, Depressivität, Schwitzen, Übelkeit, Schmerzen, Aufgeregtheit, Nervosität.
Wichtig: Möchte man die Medikamente etwa wegen Nebenwirkungen absetzen oder reduzieren, sollte man das Vorgehen grundsätzlich mit seinem behandelnden Arzt oder seiner behandelnden Ärztin abstimmen.
Was kann man tun, wenn die Medikamente nicht gut genug wirken?
Treten durch die Gabe von Einzelmedikamenten (Monotherapie) zunehmend Nebenwirkungen auf, sprechen Sie mit Ihrer Ärztin oder Ihrem Arzt. Dann hilft möglicherweise eine Kombinationstherapie weiter.
Lassen sich durch die Einnahme von Tabletten die Beschwerden nicht gut genug lindern, ist es möglich, den Wirkstoff L-Dopa, aber auch bestimmte Dopamin-Agonisten über eine Pumpe zu verabreichen.
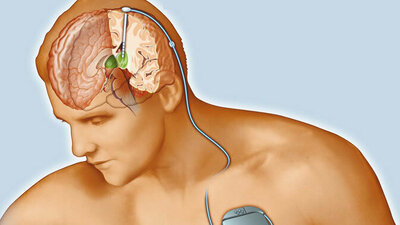
Lässt sich das Ruhezittern (Tremor) nicht ausreichend in den Griff bekommen oder liegen schwere belastende Störungen der Beweglichkeit vor, gibt es die Möglichkeit, einen Hirnschrittmacher einzupflanzen.
Kommt eine solche tiefe Hirnstimulation nicht infrage, kann man eine Pallidotomie erwägen. Bei diesem Eingriff wird die Hirnregion, die die Bewegungen kontrolliert, zerstört.
Wichtiger Hinweis
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder -behandlung verwendet werden. Er kann eine ärztliche Beratung nicht ersetzen. Bitte haben Sie Verständnis, dass wir keine individuellen Fragen beantworten.
Quellen:
- Neurologen und Psychiater im Netz: Parkinson-Patienten sollten exakten Einnahmezeitpunkt der Medikamente beachten. https://www.neurologen-und-psychiater-im-netz.org/... (Abgerufen am 08.01.2024)
- S2k-Leitlinie der Deutschen Gesellschaft für Neurologie e. V. (DGN): Parkinson-Krankheit. Leitlinie: 2023. https://register.awmf.org/... (Abgerufen am 08.01.2024)
- Spindler MA: Initial pharmacologic treatment of Parkinson disease. Post TW, ed. UpToDate. Waltham, MA: UpToDate Inc: https://www.uptodate.com/... (Abgerufen am 08.01.2024)